Nguyên tắc sử dụng kháng sinh
Đăng 6 năm trướcKháng sinh pennicilin đã từng cứu sống vô số mạng sống trong chiến tranh thế giới II. Nhưng đến nay, các bác sĩ Anh lại xem nó là nguy cơ quốc gia. Từ một vị cứu tinh, kháng sinh đang dần đánh mất đi vi trí vốn có. Nguyên nhân của điều này bắt nguồn từ việc sử dụng kháng sinh không đúng cách ngay từ khi kháng sinh đầu tiên ra đời.
Lịch sử phát triển và đề kháng kháng sinh
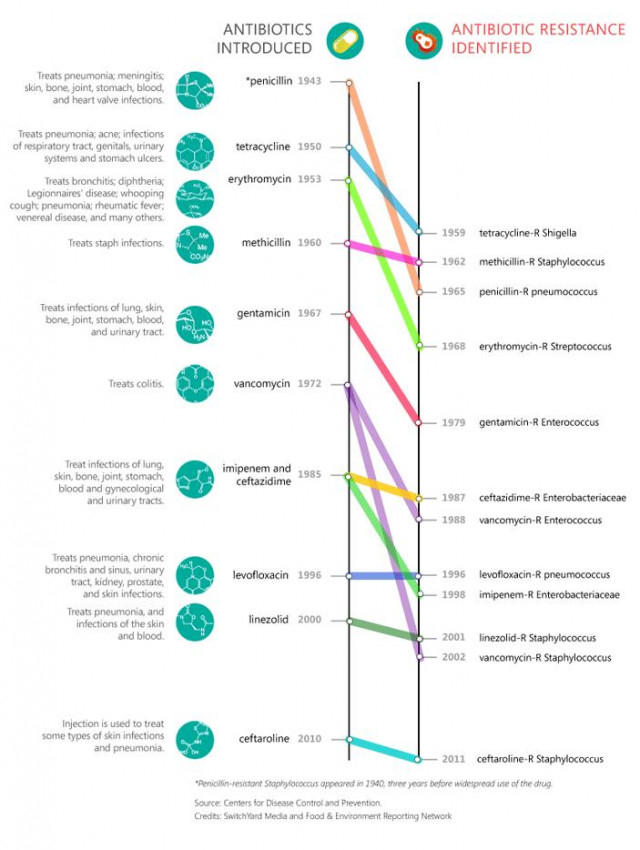
Trong tuyên bố của mình nhân Ngày Sức khỏe Thế giới năm 2011, Tổng giám đốc của Tổ chức Y tế Thế giới (WHO), Tiến sĩ Margaret Chan nói "Đó là khuynh hướng rất rõ ràng và đáng lo ngại. Không hành động hôm nay nghĩa là không có thuốc chữa vào ngày mai" (The trends are clear and ominous. No action today means no cure tomorrow). Thật không may là khuynh hướng này vẫn đang tiếp tục tiến triển ngày càng xấu hơn. Chúng ta đang phải đối mặt với một tương lai ảm đạm nhưng rất rõ ràng của việc trở lại thời kỳ tiền kháng sinh.
Những Tuần lễ nhận thức kháng sinh (Antibiotic Awareness Week) đang diễn ra trên toàn thế giới là cơ hội để chúng ta tự đánh giá lại và sử dụng kháng sinh có trách nhiệm hơn, không chỉ vì sức khỏe của chính bản thân chúng ta mà còn là vì cả cộng đồng về lâu dài. Bởi vì, vấn đề không phải là bạn dùng ít kháng sinh thì không bị đề kháng kháng sinh. Đề kháng kháng sinh là việc của vi khuẩn. Và khi có 1 con vi khuẩn đề kháng thôi thì tức là những con khác cũng sẽ đề kháng. Như vậy, điều tai hai nhất của việc này không phải là bệnh không được chữa khỏi mà là như Alexander Flaming nói: "Những người thiếu suy nghĩ trong điều trị bằng penicillin phải chịu trách nhiệm đối với những ca tử vong do đề kháng Penicillin".
Trong một đợt điều trị bằng kháng sinh, điều quan trọng là phải chắc rằng phác đồ điều trị được theo dõi đến khi kết thúc. Để đảm bảo điều này, trong guideline Hướng dẫn sử dụng kháng sinh do Bộ Y tế ban hành năm 2015 đã đưa ra nguyên tắc MINDME. Nguyên tắc này còn tên gọi khác là The Antimicrobial Creed, được đưa ra lần đầu tiên bởi David Looke và John Ferguson vào năm 2005 và được công bố trong Therapeutic Guidelines: Antibiotic (Antibiotic Expert Group 2006). MINDME là chữ viết tắt, bao gồm:
Microbiology guides therapy wherever possible - Theo chỉ dẫn Vi sinh học bất kỳ khi nào có thể
Indications should be evidence based - Chỉ định phải căn cứ trên bằng chứng
Narrowest spectrum required - Lựa chọn phổ hẹp nhất cần thiết
Dosage appropriate to the site and type of infection - Liều lượng phù hợp với loại nhiễm trùng và vị trí nhiễm trùng
Minimise duration of therapy - Thời gian điều trị tối thiểu cho hiệu quả
Ensure monotherapy in most cases - Bảo đảm đơn trị liệu trong hầu hết các trường hợp
Nguyên tắc 1: Theo chỉ dẫn Vi sinh học bất kỳ khi nào có thể
Năm 1996, Bộ Y tế đã ban hành chính sách Quốc gia về thuốc, trong đó có nêu rõ chính sách về thuốc kháng sinh như sau: “Thuốc kháng sinh có vai trò rất quan trọng trong điều trị, đặc biệt đối với tình hình bệnh tật của một số nước khí hậu nhiệt đới như nước ta. Do đó, cần phải chấn chỉnh việc kê đơn và sử dụng kháng sinh, kiểm soát tình trạng kháng kháng sinh của một số vi khuẩn gây bệnh thường gặp, đồng thời cải thiện khả năng chuẩn đoán của các phòng xét nghiệm vi sinh lâm sàng.” Chính sách này thậm chí còn phù hợp hơn với tình hình hiện nay, năm 2015.
Đã từ lâu, các xét nghiệm có vai trò quan trọng trong nền y học. Càng ngày người ta lại càng thấy rõ vị trí cần thiết của các xét nghiệm: Thiếu xét nghiệm, chẩn đoán trở nên thành mò mẫm, thiếu một chỗ dựa chính xác, chắc chấn, các công trình nghiên cứu thiếu một cơ sở khoa học có giá trị, thiếu những yếu tố để chứng minh cụ thể hoặc bị hạn chế không thể phát triển được, chất lượng chẩn đoán và điều trị bị giảm và dễ có những trường hợp đáng tiếc xảy ra vì chúng ta không biết trước được. Xét nghiệm vi sinh cũng có vai trò quan trọng như vậy. Trong y học, xét nghiệm vi sinh có các vai trò chủ yếu:
- Chẩn đoán bệnh nhiễm khuẩn bằng việc thực hiện các biện pháp phát hiện và định danh vi khuẩn;
- Gợi ý điều trị bệnh bằng việc thực hiện kỹ thuật kháng sinh đồ, đánh giá mức độ nhạy cảm với kháng sinh của vi khuẩn giúp các bác sỹ lâm sàng lựa chọn kháng sinh điều trị thích hợp. Hay giám sát mức độ đề kháng kháng sinh của vi khuẩn, từ đó giúp việc xây dựng các phác đồ điều trị, chiến lược sử dụng kháng sinh hợp lý và hiệu quả.
- Dự phòng các bệnh truyền nhiễm từ việc cung cấp thông báo về dịch tễ học, xác định nguồn thông thường của bệnh nhiễm khuẩn để đề xuất ra các biện pháp vệ sinh phòng bệnh có hiệu quả, góp phần đáng kể trong công tác phòng chống bệnh dịch.
Qua đó có thể thấy, nếu bám sát được các xét nghiệm vi sinh đó sẽ là bước đệm rất tốt cho việc thực hiện điều trị bằng kháng sinh sau đó. Tất nhiên có những trường hợp đắc biệt phải điều trị kháng sinh theo kinh nghiệm (như tình trạng nhiễm trùng nặng cần điều trị ngay), nhưng nếu có thể hãy điều trị dựa trên những xét nghiệm vi sinh nếu có thể.
Nguyên tắc 2: Chỉ định phải căn cứ trên bằng chứng
Bằng chứng ở đây là bằng chứng y học của 2 yếu tố: Vi khuẩn gây bệnh và Người bệnh. Về vi khuẩn, chúng ta cần những bằng chứng cụ thể như: loại vi khuẩn gây ra bệnh, độ nhạy cảm với kháng sinh của vi khuẩn đó. Nếu có bằng chứng rõ ràng về vi khuẩn và kết quả của kháng sinh đồ, kháng sinh được lựa chọn là kháng sinh có hiệu quả cao nhất với độc tính thấp nhất và có phổ tác dụng hẹp nhất gần với các tác nhân gây bệnh được phát hiện. Về phía người bệnh cần xem xét các yếu tố liên quan bao gồm: lứa tuổi, tiền sử dị ứng thuốc, chức năng gan – thận, tình trạng suy giảm miễn dịch, mức độ nặng của bệnh, bệnh mắc kèm, cơ địa dị ứng… Nếu là phụ nữ: cần lưu ý đối tượng phụ nữ có thai, đang cho con bú để cân nhắc lợi ích/nguy cơ. Tất cả những yếu tố này của người bệnh đều có ảnh hưởng đến tác dụng của kháng sinh, do đó phải xem xét từng mối liên quan đó với kháng sinh sẽ sử dụng. Ví dụ, bằng chứng y học cho thấy các penicillin, cephalosporin,và macrolide được xem là an toàn cho phụ nữ mang thai. Trái lại, các tetracyclin và fluoroquinolones nên tránh do khả năng gây ra các tác dụng phụ. Vậy, nếu một phụ nữ bình thường bị viêm thận bể thận không biến chứng cần sử dụng kháng sinh để điều trị có thể lựa chọn sử dụng nhiều cách (xin đưa 2 cách tham khảo): Cefuroxim 250mg x 2 viên/ ngày, chia 2 lần cách nhau 12h; hoặc là Ciprofloxacin 250mg – 500 mg x 2 viên, chia 2 lần. Trường hợp là phụ nữ có thai thì chỉ có thể dùng Cefuroxim, không chọn Ciprofloxacin.
Nguyên tắc 3: Lựa chọn phổ hẹp nhất cần thiết
Phổ kháng sinh hay Hoạt phổ kháng sinh là phạm vi tác động của một kháng sinh tới vi khuẩn. Thường được chia thành:
A.Kháng sinh phổ hẹp: Kháng sinh phổ hẹp là các kháng sinh chỉ tác trên một hoặc giới hạn một số nhóm vi khuẩn nhất định. VD: Isoniazide chỉ có tác dụng trên trực khuẩn lao (Mycobacterium tuberculosis).
B.Kháng sinh phổ trung bình: Kháng sinh phổ trung bình là loại kháng sinh có tác dụng trên các chủng vi khuẩn gram dương và cũng có tác dụng trên nhiều chủng vi khuẩn gram âm. Ví dụ Ampicillin có tác dụng trên các vi khuẩn gram dương và một vài chủng gram âm.
C.Kháng sinh phổ rộng: Các kháng sinh như Tetracycline, Fluorquinolone, Carbapenem có tác dụng trên rất nhiều chủng vi khuẩn khác nhau, chúng được gọi là các kháng sinh phổ rộng.
Tại sao nên hạn chế dùng kháng sinh phổ rộng? Vì dùng kháng sinh phổ càng rộng thì tác dụng phụ càng nhiều. Lạm dụng kháng sinh phổ rộng sẽ tiêu diệt hết các vi khuẩn có lợi, gây mất cân bằng hệ vi khuẩn trong cơ thể và có thể dẫn đến bội nhiễm ví dụ như bội nhiễm Clostridium difficile do sự sinh trưởng của loại vi khuẩn này bình thường bị giới hạn bởi các vi khuẩn ký sinh khác. Thực tế, sau khi dùng một liều mạnh ciprofloxacin điều trị khỏi nhiễm khuẩn hô hấp, trẻ có thể bị tiêu chảy do rối loạn vi khuẩn đường ruột.
Nguyên tắc 4: Liều lượng phù hợp với loại nhiễm trùng và vị trí nhiễm trùng
Nhiễm trùng bao gồm nhiễm khuẩn, nhiễm virus, nhiễm nấm,...trong đó, chỉ đề cập dùng kháng sinh đối với nhiễm khuẩn.Để điều trị thành công thì kháng sinh phải thấm vào được nơi nhiễm khuẩn, như vậy người thầy thuốc phải nắm vững các đặc tính dược động học của thuốc mới có thể chọn được kháng sinh thích hợp và chỉ định liều dùng thích hợp.
Trong các tổ chức khó thấm, đáng lưu ý là dịch não tủy do sự cản trở của hàng rào máu-não. Hàng rào này bình thường rất khó thấm thuốc; khả năng thấm sẽ được cải thiện hơn khi bị viêm.
Để đạt được hiệu quả điều trị thì kháng sinh phải có các đặc tính như: Có hoạt lực cao với vi khuẩn gây bệnh, thấm tốt vào tổ chức nhiễm bệnh. Tuy nhiên, không phải trường hợp nào cũng chọn được kháng sinh đạt được cả hai đặc tính này.
Nguyên tắc 5: Thời gian điều trị tối thiểu cho hiệu quả
Để xác định "Thời gian điều trị tối thiểu cho hiệu quả" thì cái đầu tiên là phải xác định cái "hiệu quả" sau đó mới xác định đến "thời gian tối thiểu". Trên lâm sàng không có qui định cụ thể về độ dài của đợt điều trị với mọi loại nhiễm khuẩn. Độ dài điều trị phụ thuộc vào tình trạng nhiễm khuẩn, vị trí nhiễm khuẩn và sức đề kháng của người bệnhngười bệnh. Thực tế, sau một đợt điều trị ít khi có điều kiện cấy vi khuẩn để kiểm tra, do đó có thể xem như là hết vi khuẩn khi bệnh nhân hết sốt, trạng thái cơ thể được cải thiện: Ăn ngủ tốt hơn, tỉnh táo...
Với nhiễm khuẩn nhẹ, đợt điều trị thường kéo dài khoảng 7 đến 10 ngày, nhưng với nhiễm khuẩn nặng, nhiễm khuẩn ở những tổ chức mà kháng sinh khó thâm nhập (màng tim, màng não, xương...) thì đợt điều trị kéo dài hơn; riêng với bệnh lao, phác đồ điều trị ngắn ngày cũng phải kéo dài tới 6 – 8 tháng. Ngày nay, với sự xuất hiện nhiều kháng sinh hoặc các dạng chế phẩm có thời gian bán thải kéo dài đã cho phép giảm được đáng kể số lần dùng thuốc trong đợt điều trị, làm dễ dàng hơn cho việc tuân thủ điều trị của bệnh nhân. Ví dụ:
- Dùng doxycyclin trong điều trị nhiễm khuẩn đường hô hấp do Rickettsia, Mycoplasma và các vi khuẩn nội bào khác chỉ cần một đợt điều trị kéo dài 3 ngày trong khi nếu dùng các tetracyclin cổ điển phải mất ít nhất 7 -10 ngày.
- Dùng ceftriaxon để điều trị bệnh thương hàn, liều 1-2g/lần, đợt 5 ngày thay cho dùng cloramphenicol 30-50mg/kg mỗi ngày, kéo dài 14 ngày.
Ngoài ra, còn có một số phương pháp điều trị như:
+ Điều trị “chớp nhoáng” áp dụng trong điều trị một số dạng nhiễm khuẩn tiết niệu, sinh dục chưa có biến chứng như viêm bàng quang, niệu đạo, lậu... với một liều duy nhất đủ để làm sạch ổ nhiễm khuẩn bằng các kháng sinh thải mạnh qua nước tiểu ở dạng còn hoạt tính, thời gian tác dụng ngắn. Ví dụ: Điều trị lậu chưa biến chứng với 1 liều duy nhất 2g spectinomycin.
+ Điều trị một liều duy nhất với kháng sinh có thời gian bán thải dài, có khả năng tập trung nồng độ cao tại nơi nhiễm khuẩn. Ví dụ: Dùng benzathin – penicillin G (penicillin “chậm”), 1 mũi duy nhất 1.200.000UI trong đợt thấp khớp cấp để ngăn ngừa viêm màng trong tim.
Lưu ý là không nên điều trị kéo dài để tránh kháng thuốc, tăng tỷ kệ xuất hiện tác dụng không mong muốn và tăng chi phí điều trị.
Nguyên tắc 6: Bảo đảm đơn trị liệu trong hầu hết các trường hợp
Trong điều trị nhiễm khuẩn, nên sử dụng một kháng sinh đặc hiệu nhất cho loại vi khuẩn đang nhiễm. Điều này giúp giảm khả năng bội nhiễm, giảm tỷ lệ kháng và hạn chế tối đa độc tính. Tuy nhiên trong một vài trường hợp cần phải phối hợp kháng sinh, ví dụ phối hợp thuốc trong điều trị lao. Lợi ích của việc phối hợp thuốc thì quá rõ ràng: cho hiệu quả vượt trội so với dùng từng thuốc riêng lẻ (nếu phối hợp đúng). Nhưng nhược điểm thì cũng rõ ràng không kém: nhiều thuốc hơn thì chi phí điều trị cũng tăng theo, nhiều nhóm thuốc thì tác dụng phụ cũng nhiều hơn, đặc biệt là vi khuẩn có cơ hội tiếp xúc nhiều thuốc hơn thì khả năng đề kháng cũng tăng cao hơn. Do đó, việc phối hợp kháng sinh chỉ cần thiết nếu:
+ Chứng minh có nhiễm đồng thời nhiều loại vi khuẩn nên cần phối hợp mới đủ phổ tác dụng (đặc biệt những trường hợp nghi ngờ có vi khuẩn kỵ khí hoặc vi khuẩn nội bào).
+ Hoặc khi gặp vi khuẩn kháng thuốc mạnh, cần phối hợp để tăng thêm tác dụng.
+ Hoặc khi điều trị kéo dài, cần phối hợp để giảm nguy cơ kháng thuốc (ví dụ: điều trị lao, HIV…).
Để kết thúc, xin được trích dẫn nguyên tắc sử dụng kháng sinh của Trung tâm Phòng và Kiểm Soát bệnh Hoa Kỳ (Centers for Disease Control and Prevention, viết tắt là CDC), họ đưa ra khẩu hiệu: "Nguyên tắc thứ nhất: cố gắng không sử dụng kháng sinh, nguyên tắc thứ hai: cố gắng không sử dụng nhiều kháng sinh".
Lời kết: Đề kháng kháng sinh không phải hiện tượng mới, tất cả vi khuẩn đều có khả ngăn phát triển đề kháng. Chỉ là nếu tiếp xúc với càng nhiều thuốc, đề kháng sẽ xuất hiện càng nhanh chóng. Ở người, động vật và trong nông nghiệp, hiện nay, chúng ta đang đối mặt với các bệnh nhiễm khuẩn đã đề kháng với rất nhiều nếu không muốn nói là với tất cả các thuốc hiện đang có. Và có rất ít kháng sinh để mong chờ trên lộ trình phát triển kháng sinh mới. Điều này có nghĩa là chúng ta cần phải quản lý nguồn tài nguyên quý giá này một cách khôn ngoan hơn nữa. Việc sử dụng kháng sinh không hợp lý và không cần thiết chiếm tỷ lệ quá cao và nên có biện pháp hạn chế. Sử dụng kháng sinh hợp lý không chỉ giúp bảo tồn các nguồn kháng sinh mà còn giúp cải thiện sự hiệu quả và an toàn ở bệnh nhân. Chúng ta đều muốn làm điều tốt nhất cho bệnh nhân của mình. Đôi khi chúng ta muốn sử dụng kháng sinh mạnh nhất, phổ rộng nhất nhưng chúng ta cần tự hỏi liệu đó có phải là sự lựa chọn tốt nhất cho không chỉ người bệnh nhân đó mà còn đối với bệnh nhân trên toàn cầu? Chúng ta cần suy nghĩ một cách thận trọng về việc tại sao chúng ta kê đơn kháng sinh, chúng ta sẽ lựa chọn thuốc nào và sử dụng chúng như thế nào về liều và thời gian điều trị để vừa đạt hiệu quả cao nhất, vừa hạn chế được sự kháng thuốc của vi khuẩn.
Tài liệu tham khảo:
1. Hướng dẫn sử dụng kháng sinh (2015), Bộ Y tế, NXB Y học.
2. Dược lâm sàng - Những nguyên lý cơ bản và sử dụng thuốc trong điều trị (Tập 1 & 2), NXB Y học, 2014.
3. Phân tích thực trạng: Sử dụng kháng sinh và kháng kháng sinh ở Việt Nam, Nhóm nghiên cứu quốc gia Việt Nam- GARP, 2010.
4. Antibiotic Guidelines 2013-2014, Johns Hopkins Hospital.
5. Lippincott Illustrated Reviews: Pharmacology – Sixth Edition, Richard Finkel and Thomas A. Panavelil, Wolters Kluwer Companies, 2015.
6. Harrison's Principles of Internal Medicine 19 Edition (2015), The McGraw Hill Companies.